La enfermedad pulmonar asociada al vapeo (Evali, por sus siglas en inglés) encendió alertas en julio de 2019 en Estados Unidos y de ahí se extendió por el mundo. Se dejó de hablar de ella, pero su impacto continuó. Cuatro años después de estos primeros casos, Costa Rica confirma el primero en un joven de 16 años que llevaba tres meses de uso a diario de este dispositivo a escondidas de los padres, según información de la Caja Costarricense de Seguro Social (CCSS).
Los vapeadores comenzaron a surgir a mediados de la década del 2000 y al país llegaron poco tiempo después. Desde un inicio comenzaron a verse algunas afectaciones; solo en el 2022 se atendieron 102 emergencias en hospitales nacionales por el uso de los dispositivos.
Sin embargo, la Evali va mucho más allá, pues implica lesiones pulmonares mayores. Prueba de eso es que el joven costarricense de 16 años permaneció en cuidados intensivos durante 29 días y requirió de ventilación mecánica asistida (estuvo intubado).
¿Qué les sucede a los pulmones con esta enfermedad? ¿Por qué? ¿Cuán grave puede ser? ¿Hay personas más vulnerables?
La Nación revisó cuatro de los reportes de investigación científica sobre el tema, tres que hablan de la composición de los cigarrillos electrónicos y otras posibles consecuencias y entrevistó especialistas para hacer un boceto de lo que se sabe hasta el momento (y lo que no se sabe) de esta enfermedad que desde 2019 motivó advertencias de la Agencia de Control de Alimentos y Medicamentos de EE. UU. (FDA, por sus siglas en inglés) para quienes comercializan estos productos.
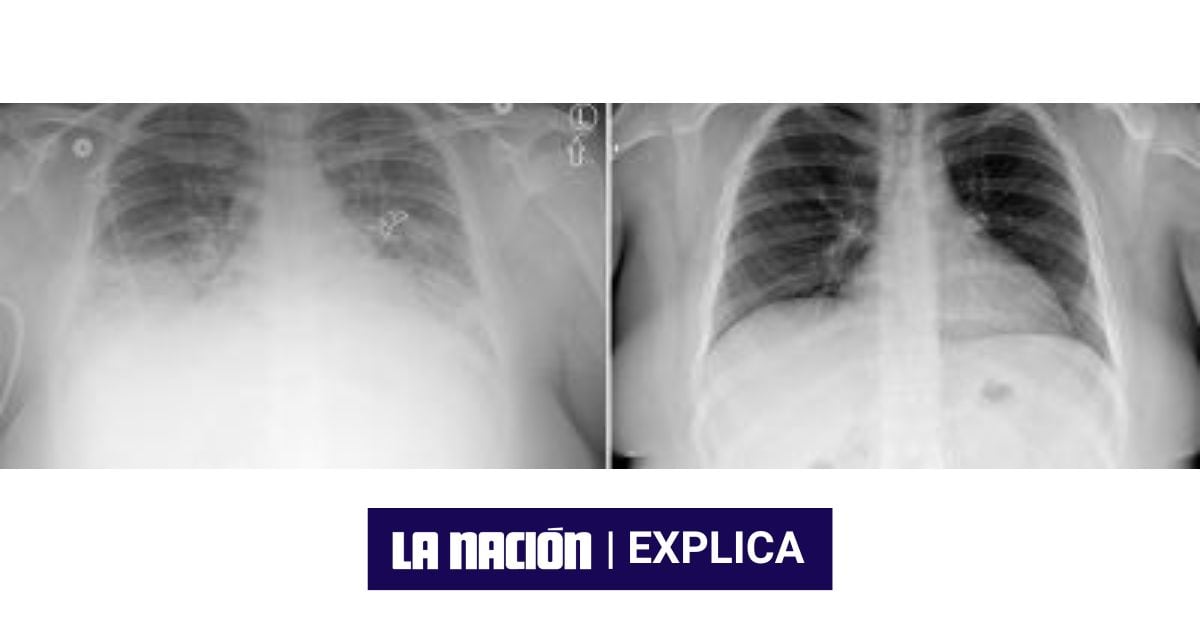
El origen de la Evali
El único punto en el que coinciden todos los pacientes con esta enfermedad es que utilizaron alguna de las decenas de presentaciones de cigarrillo electrónico con alguno de los más de 7.000 sabores disponibles en el mercado. Estos dispositivos son “tubos” o vaporizadores a los que se les introducen sustancias, que pueden ser florales o frutales, con nicotina o sin ella, para que el usuario inhale el humo que produce el calentamiento de esos productos.
Quienes los utilizan indican que les ayuda a dejar de fumar y hay quienes aseguran que nunca han vuelto al tabaco, pero la nueva enfermedad sigue siendo motivo de investigación.
Uno de los primeros estudios se realizó con 53 pacientes a finales de agosto de 2019. El documento indicó que el 84% de los afectados utilizaba un dispositivo con un derivado de la marihuana (THC o canabidiol), pero los especialistas indican que no puede determinarse que estas son las únicas sustancias causantes, dado que no todos los pacientes las utilizaban y este fue un estudio muy pequeño e incipiente.
“Las personas no pueden decir que solo los derivados de marihuana o solo los derivados de nicotina son responsables. Mientras no haya estudios epidemiológicos que incluyan autopsias, análisis de pacientes, entrevistas, chequeo de la sintomatología, exámenes de laboratorio y análisis de los dispositivos y las sustancias no puede decirse ‘es esto o es aquello’”, señaló en aquel entonces la neumóloga Win Ching Chan Cheng, quien fungía como coordinadora de las clínicas de cesación de fumado de la CCSS.
El dispositivo
FUENTE: CDC, FDA, NEJM, UNIVERSIDAD DE UTAH, JCI. || INFOGRAFÍA / LA NACIÓN.
En 2019, La Nación conversó en video con el neumólogo Rolando Chan, quien se refirió a esta enfermedad y a lo que se conocía para ese momento. Aunque han surgido nuevos datos, la información sigue vigente:
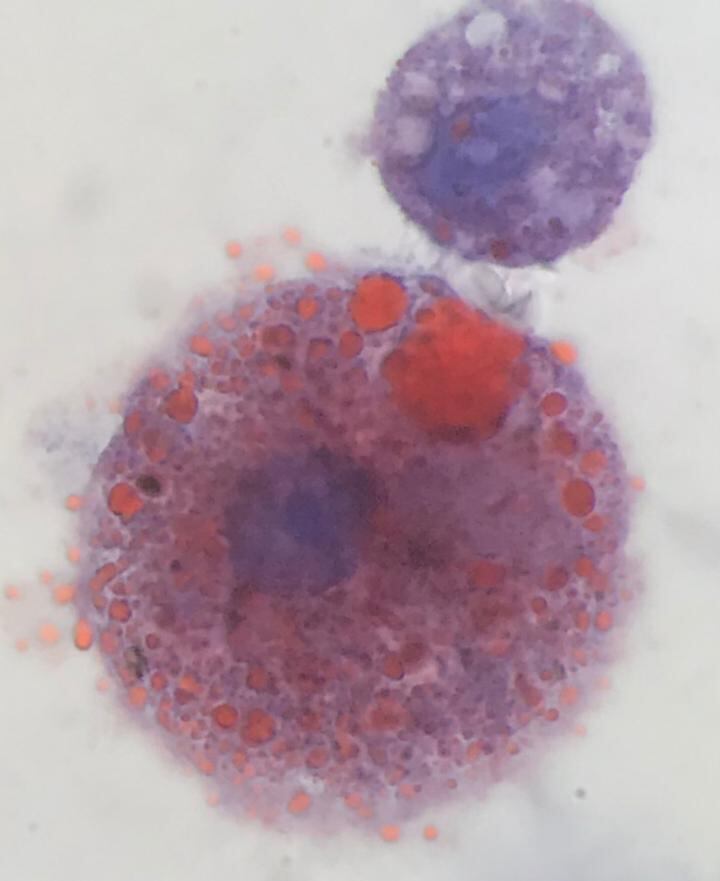
Células ‘aceitosas’ en los pulmones
¿Cómo funciona esta enfermedad en el cuerpo y qué les hace a los pulmones y a las vías respiratorias? Una investigación de la Universidad de Utah en Estados Unidos apunta a algo inusual que se vieron en los pulmones de estas personas, específicamente en un tipo de célula del sistema inmunitario llamada macrófago. Los macrófagos se encargan de identificar cuando algún patógeno quiere invadirnos para luego eliminarlo.
El reporte, publicado en la revista New England Journal of Medicine (NEJM), indicó que en algunos de estos macrófagos había numerosas “gotas” o “manchas” de aceite o grasa. Este tipo de células se llaman macrófagos cargados de lípidos, y son las principales causantes de una enfermedad rara llamada neumonía lipoidea, que usualmente tiene lugar en personas mayores, pero en este caso más bien se ve en gente joven y anteriormente saludables.
“Estas células son muy distintivas y usualmente no las vemos. Esto nos hizo preguntarnos por qué estaban ahí. ¿Habrían sido introducidas a través del vapeo?”, expresó en conferencia de prensa Scott Aberegg, uno de los investigadores.
Según dijo, era necesario determinar si estas células eran específicas de esta enfermedad o si se ven también en personas que vapean, pero no tienen síntomas. Si solo salen en quienes enferman se podrían comenzar a hacer conexiones entre lo que se ve en los macrófagos cargados de lípidos y los componentes que puedan tener los aceites utilizados para el vapeo.
Para Chan Cheng, varias sustancias de los cigarrillos electrónicos podrían estar relacionadas con esta enfermedad.
Por ejemplo, explicó, el propylene glycol, que es una sustancia segura para los alimentos, es el que da el olor a palomitas de maíz con mantequilla, pero si entra a los pulmones puede ser muy dañino. También está la glicerina, que es una grasa que ya se ha relacionado anteriormente con enfermedades pulmonares, pues muchas personas que hacían infusiones con pomadas grasosas y vapores con glicerina ya habían anteriormente mostrado neumonía lipoidea.
Este no era el único estudio que determina el rol de los aceites y grasas en los macrófagos. Un estudio desarrollado por el Baylor College of Medicine en Houston, Texas, EE. UU. estableció cómo se da esta enfermedad en ratones, y, aunque no todos los resultados se pueden extrapolar a los seres humanos, sí dan ideas de lo que puede sucederle a los pulmones luego de vapear de forma crónica a largo plazo.
El informe, publicado en el Journal of Clinical Investigation (JCI), señaló que en los ratones la exposición a cigarrillos electrónicos durante cuatro meses también causó acumulación de aceites y grasas en los macrófagos de los alvéolos, lo que condujo a la inflamación de los pulmones. Y, además, cambiaron la composición de los lípidos en los pulmones.
“El metabolismo de los lípidos es crítico para la función celular apropiada en todos los tejidos. Es vital para la inmunidad y la defensa contra enfermedades. En este caso, se afectó el metabolismo de los macrófagos en los pulmones, esto llevó a acumulación de los lípidos en los alvéolos y esto a dificultad respiratoria y neumonía”, cita el documento.
El estudio de los síntomas
Especialistas del Departamento de Salud Pública de Illinois también hicieron una revisión de la enfermedad en ese estado y en Wisconsin. Y, aunque los datos no podían extrapolarse a los otros estados donde se ve esta enfermedad, sí mostraron un comportamiento curioso.
Para que una persona fuera considerada “caso” tenía que presentar la enfermedad respiratoria, pero, además, haber vapeado al menos en los últimos 90 días. En total, 53 individuos, con un promedio de edad de 19 años, calificaron. Todos ellos eran sujetos previamente saludables.
Las personas analizadas consumieron una variedad amplia de sustancias en una variedad igual de amplia de dispositivos, pero casi todos mostraban los mismos síntomas: dificultad respiratoria, tos, dolor de pecho, náuseas, vómito, fiebre y taquicardia. El 94% requirieron ser hospitalizados, de ellos el 62% estuvo en cuidados intensivos.
Este estudio sí vio que el 84% utilizó dispositivos con derivados de la marihuana. Sin embargo, los mismos autores se mantienen cautos y dicen que la enfermedad también se ve en dispositivos con otras sustancias.
“Muchos químicos presentes en los cigarrillos electrónicos pueden causar efectos agudos y crónicos. Los aceites que se calientan para transformarse en aerosol pueden cambiar hacia sustancias tóxicas”, detalla el documento.
¿Qué se sabe de los muertos? De quien más información se tenía era de un residente de Kansas. Las autoridades estatales de salud dijeron que se trataba de un hombre de más de 50 años que ya tenía “otras enfermedades crónicas”. De los fallecidos de Illinois y Wisconsin no se tenía mayores datos, solo que eran “adultos”. Dicho estudio solo reportó rangos de edad para tres de los seis fallecidos que se tomaron en cuenta, de quienes se dice que tenían “más de 50 años”.
Enfermedad reta a la ciencia médica
Los estudios que comenzaron en 2019 dan una luz de cómo podría evolucionar la enfermedad.
FUENTE: CDC, FDA, NEJM, UNIVERSIDAD DE UTAH, JCI. || INFOGRAFÍA / LA NACIÓN.
Si ya vapeo, ¿debo dejarlo?
Las recomendaciones del Centro de Control de Enfermedades de EE. UU. (CDC, por sus siglas en inglés) dictan que es mejor no utilizar estos productos.
“Valore no usar del todo cigarrillos electrónicos. Quienes ya lo usan, por favor den seguimiento a los síntomas (tos, dificultad respiratoria, dolor de pecho, náuseas, vómitos, dolor abdominal, fiebre) y busque atención médica si los siente. No compre estos productos en la calle y no los modifique para añadirle otras sustancias”, advirtió.
La organización fue enfática en que esos productos no debían ser utilizados por adolescentes, adultos jóvenes, embarazadas o adultos que no utilicen productos de tabaco.
Marny Ramos, coordinadora de las clínicas de Cesación de Fumado y Vapeo de la CCSS, hizo la misma advertencia este 8 de noviembre de 2023: “no es inofensivo, no es un método para dejar de fumar, no tiene nada de cool y, por el contrario, es capaz de enviar al hospital a quien lo utiliza y poner en riesgo su vida”.
Otras informaciones sobre el vapeo
Enfermedad pulmonar asociada al vapeo suma su primer caso en Costa Rica: joven de 16 años
La cortina de humo del vapeo
Vapeadores: Lobos con piel de oveja circulan con escasas regulaciones en Costa Rica
Un lobo disfrazado con piel de oveja
No más vapeadores ni cigarros electrónicos en sitios públicos
Vapear: una nueva moda en Costa Rica con muchas preguntas sin contestar
Mitos y verdades sobre el vapeo
Nota de la redactora: Esta es la actualización de una información publicada originalmente el 10 de setiembre de 2019



