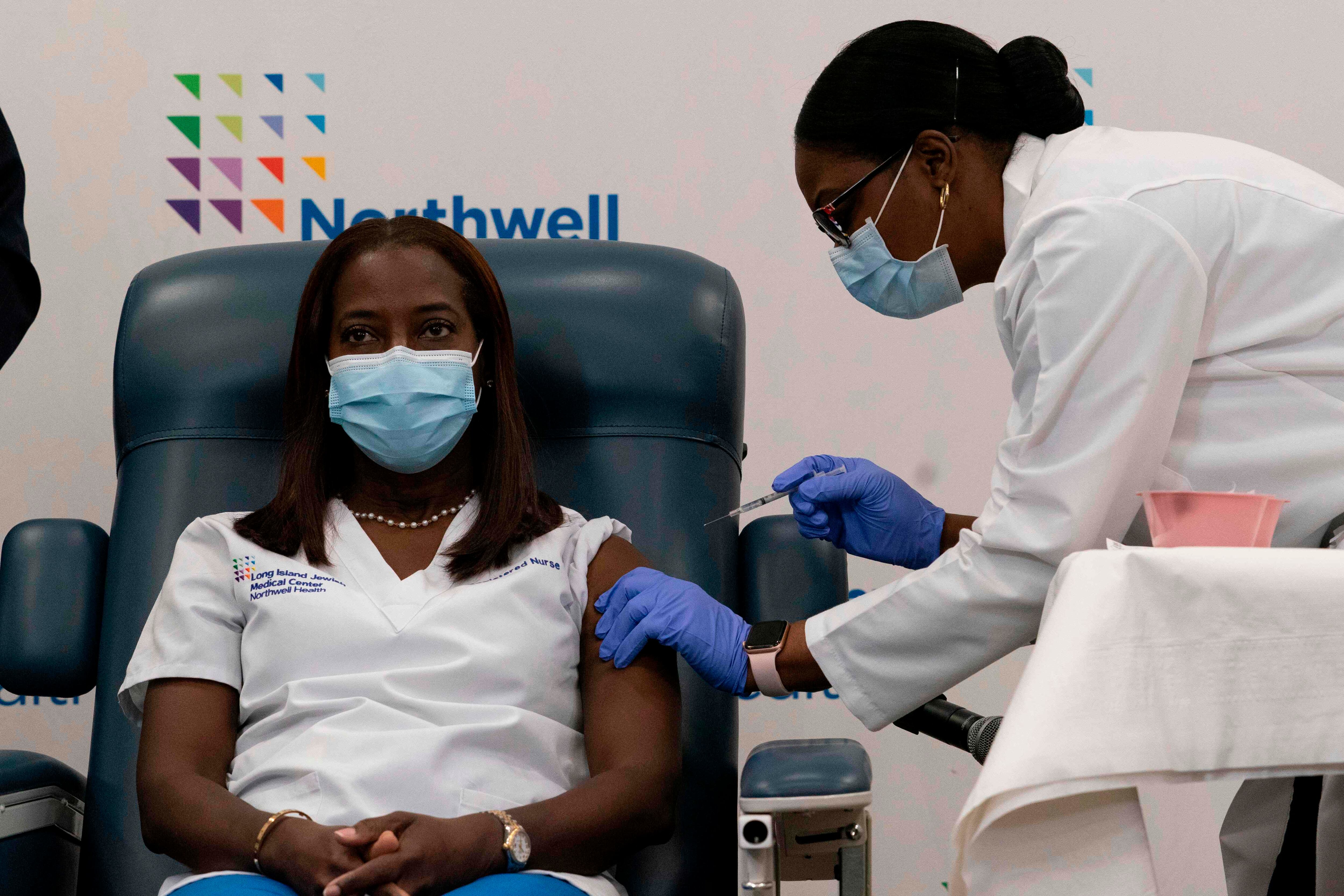
En enero, todo cambió con la llegada de un virus que puso de cabeza al planeta y que, en cuestión de pocos meses, acumulaba millones de enfermos.
La pandemia de la covid-19, causada por SARS-CoV-2, se convirtió en el principal reto sanitario de los tiempos modernos.
Antes de que el año cerrara, las primeras vacunas contra la enfermedad ya daban pruebas de eficacia (que funcionen para evitar la enfermedad) y de seguridad (que los efectos secundarios eran menores que sus beneficios).
La producción en masa arrancó y desde inicios de diciembre comenzaron a recibirse.
Esto constituyó una esperanza que, aunque no pone fin a la pandemia, sí abre la puerta para controlarla.
Dicha carrera contrarreloj para desarollar una vacuna contra la nueva enfermedad fue catalogada como el Hito Científico 2020 de la revista Science.
Cada año, esta publicación especializada recluta a especialistas de diferentes ramas de la ciencia para determinar cuál fue el invento o descubrimiento que más destacó durante los últimos 12 meses.
Este año, la temática de elección no fue difícil. De antemano se sabía que el galardón estaría relacionado con la covid-19.
“El logro de vacunas contra covid-19 es testimonio del trabajo de muchísimos científicos dedicados a su trabajo, hoy y en el pasado. La historia comienza con los fundamentos de la inmunología y las vacunas: la habilidad de los anticuerpos y las células de formar respuestas ante la presencia de una proteína de un patógeno”, señaló en el editorial H. Holden Thorp, editor en jefe de Science.
“Luego vino el ARN mensajero (mRNA, por sus siglas en inglés), que codifica la proteína del virus y pude ser utilizada de una forma que active la respuesta inmune. Y después, vinieron los ensayos clínicos, financiados por múltiples gobiernos y compañías.
“Hay otras tecnologías en el horizonte que no involucran al mRNA y que posiblemente darán protección contra la covid-19, también. Estos logros resumen grandes porciones de la comunidad científica y décadas de investigación“, añadió.
Carrera contra el tiempo

LEA MÁS: (Video) Emmanuel Macron, contagiado de covid-19
Una vez que se tuvo la primera secuenciación del genoma del SARS-CoV-2 (es decir, un detalle gen por gen del virus, lo que ocurrió a inicios de año) comenzó una carrera contrarreloj por parte de universidades, institutos de investigación y compañías farmacéuticas.
Ya para abril, los primeros proyectos hablaban de éxitos en las pruebas en animales, y se siguió optimizando hasta llegar a tener listas para los primeros ensayos clínicos en seres humanos, antes de que terminara la primera mitad del año.
En cuestión de meses, con una rapidez pocas veces vista y sin saltarse ninguno de los pasos de la investigación clínica (los cuales se siguieron uno a uno), se tuvo la primera vacuna con una autorización de emergencia el pasado 11 de diciembre.
Para este 17 de diciembre, hay 222 vacunas experimentales que buscan prevenir esta enfermedad: 166 están en etapa preclínica (pruebas in vitro en laboratorio y animales) y 56 en ensayos en seres humanos.
De estas últimas, once se encuentran en la fase III y final de ensayos clínicos en seres humanos.
“¡Qué forma tan maravillosa de terminar el año! Ahora puedo dejar de preocuparme por ver a mi madre de 90 años morir en una unidad de cuidado intensivo”, señaló John Cohen, escritor del texto para Science.
Las preocupaciones de lo rápido que se aprobó la vacuna de Pfizer y BioNTech, primera en ser autorizada para uso de emergencia, sí despertaron algunas dudas, las cuales son aclaradas por profesionales en virología e investigación clínica.
“El concepto de la tecnología de ARN mensajero empezó hace más de 30 años”, manifestó la doctora en virología Eugenia Corrales Aguilar este miércoles en una actividad para la prensa costarricense.
“Los primeros estudios de fase I y fase II se comenzaron en 2013 con vacunas contra la rabia, contra el zika. Dada la emergencia mundial se hizo más rápido con covid-19, pero sin que esto represente un problema”, añadió.
Sin embargo, esta es una esperanza sobre la cual también debemos tener los pies en la tierra. Hasta el momento, los productos han sido eficaces para prevenir la enfermedad (el desarrollo de síntomas), pero aún no se sabe cuán fuertes serán para evitar la infección.
En otras palabras, aún no se sabe hasta qué punto previenen a una persona de adquirir el virus y si, aun cuando no desarrolle síntomas, podría infectar a otra persona.
El otro reto que se da con las vacunas de ARN mensajero, como la de Pfizer y BioNTech y la de Moderna, es que, por sus características, deben ser almacenadas a temperaturas mucho más frías que los 2 º C a 8 ° C de las vacunas tradicionales. La de Pfizer pide -70 ° C, la de Moderna, - 20 ° C.
Para poder mantener estas bajas temperaturas se requieren ultracongeladores especiales, equipos que no todos los países, ni las zonas más pobres o rurales de una nación con recursos, pueden acceder.
La ventaja, en este caso, es que hay otros desarrollos de vacunas muy avanzados que no requieren mantenerse a un frío tan extremo.
La ciencia indica que solo el hecho de tener una vacuna, ya marca una nueva fase en la forma como se desarrolla la pandemia.
“La normalidad no regresará por mucho tiempo. Pero en los próximos meses las vacunas saldrán de forma más masiva y nos darán una fotografía más amplia de cuán efectivas son, será más fácil responder a la pregunta: ‘cuándo acabará todo esto’?”, concluye Science.
LEA MÁS: Primer tico vacunado contra la covid-19 en EE. UU.: ‘Lo hice y me siento bien’
