El seguro de salud corre el riesgo de caer en insolvencia dentro de nueve años pues las contribuciones de los trabajadores, patronos y el Estado no alcanzarán para sufragar los gastos de la atención médica pública.
Así lo concluye un estudio actuarial al Seguro de Enfermedad y Maternidad (SEM), hecho por la Caja Costarricense de Seguro Social (CCSS), administrador del régimen.
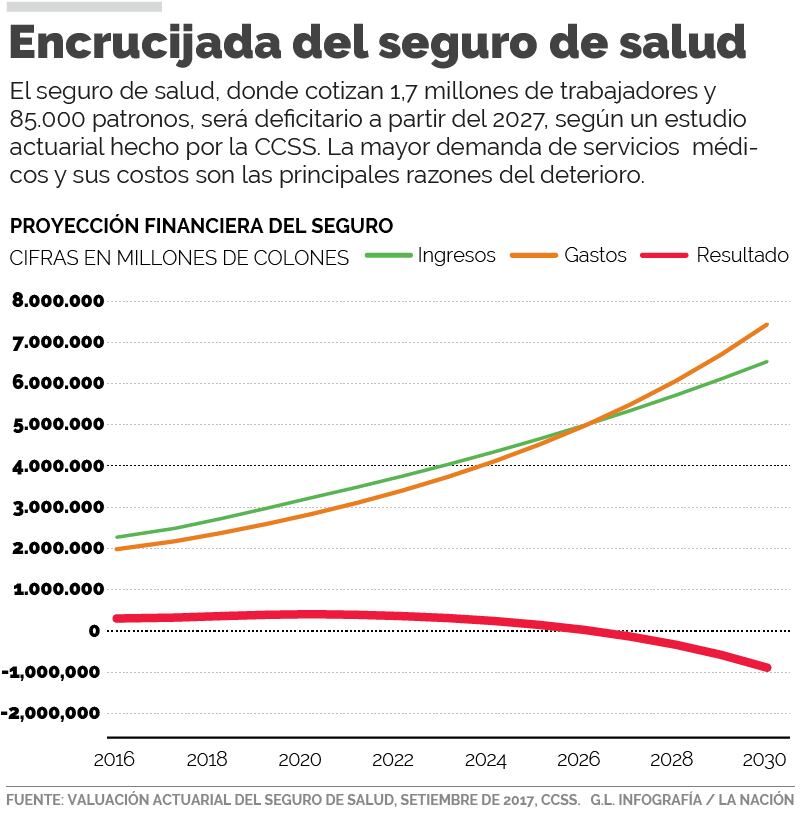
El documento, de 132 páginas, del cual tiene copia La Nación, determinó que el régimen público tendrá un déficit de ¢147.990 millones, en el 2027, y para el 2030 la falta de recursos ascenderá a ¢901.933 millones, si mantiene el rumbo actual.
El informe, de setiembre del año pasado, lo hizo de la Dirección Actuarial y Económica de la CCSS con datos del 2015 y la Junta Directiva de la entidad autónoma lo conoció en octubre del 2017.
Fernando Llorca, presidente ejecutivo de la Caja, enfatizó en que si no se aplican cambios para hacer eficiente el uso de recursos, puede darse el escenario de que la institución no tenga dinero para finalizar un año.
Sin embargo, recalcó que el sistema en el corto plazo es sostenible.
Llorca confirmó que la Directiva de la institución autónoma no evalúa elevar la contribución obrero-patronal.
Si la proyección actuarial se materializara, el Gobierno estará obligado a aportar –vía presupuesto– la falta de recursos, según lo dicta el artículo 177 de la Constitución Política.
LEA MÁS: Contraloría advierte sobre desaceleración de ingresos por contribuciones sociales a la CCSS
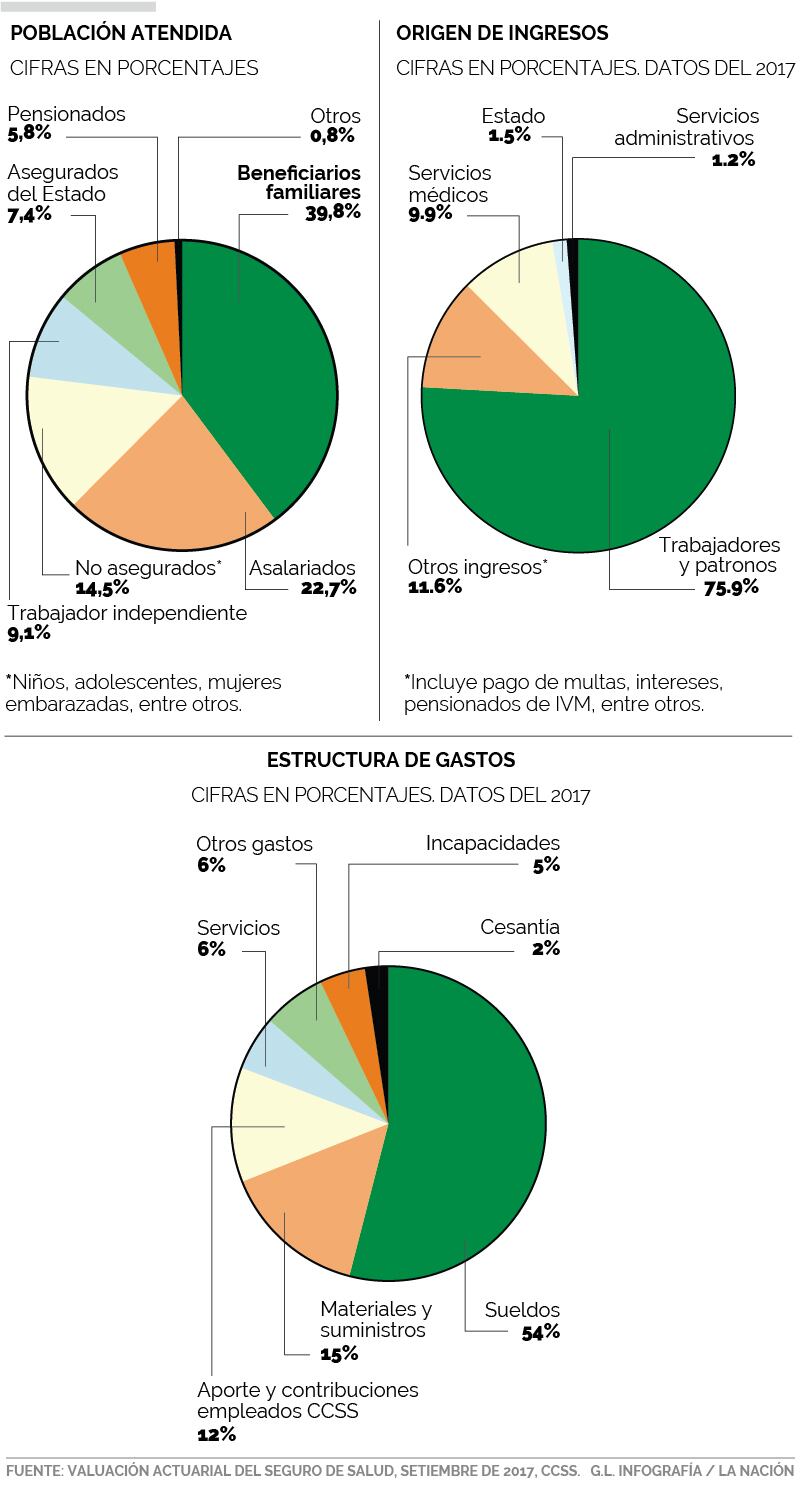
El seguro de salud se financia con la contribución de 1,7 millones de trabajadores, 85.000 patronos y el Estado. Los primeros cotizan 9,25% del salario mensual; los patronos públicos y privados aportan el 5,50% y la cuota estatal es de 0,25%.
El informe se hizo con un horizonte de análisis de 15 años por tratarse de un sistema de reparto, es decir, que las contribuciones ingresan a la Caja y se usan el mismo año para sufragar los gastos de la atención médica de los asegurados, compra de medicamentos y el pago de la planilla.
En los fondos de pensiones, como el de Invalidez, Vejez y Muerte (IVM), estos análisis se hacen por un plazo de 100 años, pues proyecta la jubilación de quienes cotizan al régimen.
La CCSS realizó el estudio actuarial pues, en el 2015, la Contraloría General de la República alertó que la entidad carecía de proyecciones sobre la situación financiera del SEM.
El estudio actuarial fue conocido por la Junta Directiva de la Caja el 26 de octubre del 2017.
Los directores pidieron la ampliación de datos, principalmente sobre proyecciones del costo de las remuneraciones, y presentar un plan de sostenibilidad a futuro. La entidad aún trabaja en dicho mandato.
Situación del régimen
El seguro de salud reportó, el año pasado, ingresos por ¢2,50 billones de los cuales una tercera parte fueron producto de la contribución obrero-patronal, según los estados financieros del 2017.
Del lado del gasto, estos ascendieron a ¢1,97 billones. El 53% fue el pago de los 54.489 trabajadores de la institución autónoma.
El sistema reportó un superávit de ¢532.428 millones, el año anterior.
Sin embargo, dicha situación comenzará a cambiar en menos de una década, según el estudio actuarial, debido al costo cada vez mayor de la sanidad pública, ligado a una población cada vez más adulta, los padecimientos crónicos (hipertensión, diabetes, entre otros) y el impacto económico que ellos acarrean.
LEA MÁS: Pago de salarios en la CCSS asfixia la inversión en salud
El gasto de la salud pública se explica por la amplia red de atención médica de la CCSS, pago de planilla (consume el 53% del egreso), medicamentos, equipo e infraestructura.
La entidad cuenta en el país con más de 104 áreas de salud que atienden, en promedio, a 46.000 personas; y más de 1.039 Equipos Básicos de Atención Integral en Salud (Ebáis), que brindan servicios médicos a 4.500 personas, en promedio.
Además, de una red hospitalaria de 29 centros médicos en todo el país.
"El análisis sobre carga de enfermedad se torna fundamental para evitar mayores presiones sobre el gasto, producto de ese envejecimiento, así como de patologías que requieren priorización en su atención", enfatiza el informe.
En el seguro de salud, había 2,6 millones de asegurados directores, al 2015, de los cuales el 40% eran beneficiarios de un cotizante. Destacan los hijos, cónyuges y padres.
Las estadísticas de la entidad financiera muestran que, una década antes, eran 1,9 millones las personas cubiertas por el régimen, es decir, hubo un incremento del 38%.
Opciones ante el deterioro
El estudio actuarial propuso, a la Junta Directiva de la CCSS, una serie de medidas para darle sostenibilidad al SEM, en un horizonte de 15 años.
Entre las recomendaciones está la de diseñar e implementar un sistema que permita cuantificar, con mayor exactitud el uso de los recursos en la institución.
Así como agudizar los controles de la morosidad y profundizar en el análisis de la evasión al régimen.
"Encargar a la Gerencia Financiera, para que en forma paralela a la formación y consolidación de la reserva de contingencia aprobada por la Junta Directiva, elabore un estudio orientado a la formación de provisiones para mejorar la capacidad instalada, compra de equipo, atención de deudas", recomendó el documento.
LEA MÁS: CCSS recarga en el Estado plan para salvar el seguro de salud
Rolando Barrantes, directivo representante del sector estatal, consideró que la institución tiene tiempo suficiente para reaccionar y dar sostenibilidad al régimen.
Además, criticó la falta de acción de la CCSS para tener datos fiables de proyecciones futuras del seguro de salud, principalmente por el peso real de los costos salariales y de cesantía de los trabajadores.
"La Caja debe de retomar con fuerza la prevención y promoción de la salud, pues la estructura de costos centrada en los hospitales es muy costosa. Hoy se atiende el problema sanitario, pero no las causas", recalcó Barrantes.
Para José Luis Loría, representante de los trabajadores en la Directiva, consideró positivo que el sistema de salud tenga sostenibilidad para los próximos ocho años.
"Este régimen no es para ahorrar, sino para dar servicios. Claramente hay indicadores que hacen vulnerables el régimen como el cambio epidemiológico, así como las nuevas tecnología y medicamentos", afirmó Loría.
Los directores consultados sí confirmaron que se valora el aumento de ingresos; pero con el uso de transferencia de recursos desde el Gobierno Central o vía impuestos.
La Directiva está a la espera de la entrega de un informe, de la Gerencia Financiera, de escenarios de nuevos ingresos, sin incluir el alza en la contribución.
Adultos mayores y costos médicos pesan en el sistema
El envejecimiento de la población y el costo cada vez más elevado de la atención médica en Costa Rica son las principales variables que presionan la sostenibilidad del seguro de salud.
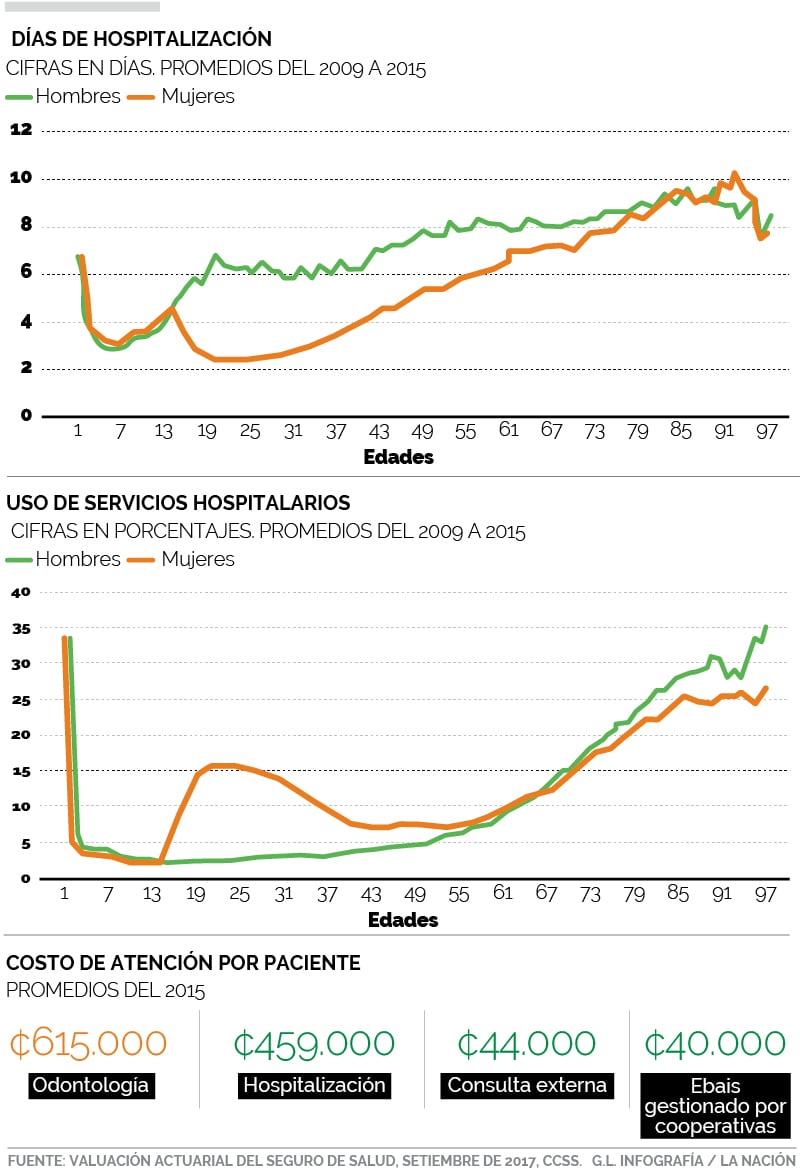
El estudio actuarial al régimen detalla que a partir del 2027, año del primer déficit proyectado, la población adulta mayor (más de 65 años) se convierten en los pacientes más costosos para el sistema de salud pública.
"Principalmente, por las altas tasas de utilización de los servicios de salud para esas edades y además, por el proceso de envejecimiento de la población", se indica en el informe elaborado por la Dirección Actuarial y Económica de la Caja.
Las personas de entre 46 años a 65, se ubican en el segundo lugar de relevancia de demanda de servicios de salud; mientras que el gasto del grupo de cero a cinco años disminuye en concordancia con las menores tasas de natalidad del país.
Para el periodo comprendido entre 2009 y el 2015, los adultos mayores fueron quienes, en promedio, reportaron la mayor cantidad de días de hospitalización; así como el mayor porcentaje de uso de servicios médicos, frente al resto de la población.
El informe actuarial señala que las enfermedades crónicas asociadas a padecimientos como hipertensión, la diabetes, la obesidad y el fumado, implican una atención médica especializada y la adquisición de medicamentos y tecnologías más costosas.
Asimismo, este grupo de población con estos padecimientos tiende a requerir periodos más prolongados de hospitalización.
Del lado del gasto, la atención de salud pasa de representar el 75% del egreso del seguro de salud, en el 2016, al 80%, para el 2030.
En este rubro, el costo más relevante es el pago de las remuneraciones seguido de los medicamentos y la red de salud pública, según el estudio actuarial.
Los servicios administrativos y de apoyo consumirán el 13% del gasto y el resto del egreso se distribuye el pago de incapacidades y otras prestaciones sociales.
Entrevista Fernando Llorca
Presidente de la Caja: 'No hay evaluación de resultados'
Fernando Llorca, presidente ejecutivo de la Caja Costarricense de Seguro Social (CCSS), reconoció que si la institución no empieza ya el uso eficiente del dinero del seguro de salud, puede llegar el año en que no haya dinero para cerrar el año.
El jerarca enfatizó que el sistema de sanidad pública debe ser monitoreado muy de cerca los próximos años.
– El estudio actuarial revela que el seguro de salud es, a partir del 2027, deficitario. ¿Cuáles son las posibles opciones para garantizar la sostenibilidad?
– Estos escenarios están en función de variables que se conocen y se brindan algunas proyecciones. Es imposible anticipar todas las variables.
"Soy el convencido número uno de que la seguridad social más que necesitar nuevos recursos, más aportes, lo que necesita es incrementar la eficiencia en el uso de los recursos que actualmente tiene.
"La seguridad social en salud no necesariamente necesita más dinero, lo que necesita es administrar mejor el dinero y los recursos que tiene".
– ¿Cuáles son las opciones para alcanzar ese objetivo?
– Primero una de las variables del estudio actuarial es el uso de los indicadores hospitalarios, por ejemplo el uso de la cama.
"Hay mucha oportunidad de mejora, con frecuencia escuchamos de pacientes que están internados 15 días esperando un examen, una semana esperando un ultrasonido. Ese tipo de situaciones tienen que irse eliminando.
"Otro aspecto es mejorar la capacidad resolutiva de los primeros niveles de atención de salud y referir lo menos posible a los niveles superiores".
– La proyección del estudio es que, en nueve años, el seguro de salud tendrá déficit. ¿Estas opciones que menciona pueden revertir dicho escenario?
– Creo que sí y debemos conseguirlo lo más pronto posible.
"Debemos de pasar de una cultura de valorar producción a una de cumplimiento de objetivos y valoración de resultados. Medir el impacto de las acciones.
"No existe una cultura de evaluación de resultados dentro de la Caja, y en general, del sector salud. Hay esfuerzos individuales, pero debe establecerse la cultura. Esto nos permitirá tener impacto en la calidad de los servicios que recibe la gente".
– ¿Qué garantía tienen los ciudadanos de que la Caja brindará atención de salud ante este panorama de deterioro financiero?
– Hay tres aspectos que la Caja debe aprontar pues es una realidad inminente. El cambio epidemiológico con enfermedades cada vez más graves.
"El cambio demográfico es muy importante. Cada vez hay más adultos mayores y cada vez hay un costo mayor vinculado a las nuevas tecnologías; así como tratamientos, diagnósticos y quirúrgicos más costosos.
"Si no introducimos los cambios en la forma de gestionar el sistema de salud, pues estaremos peor preparados".
– ¿Es posible que la institución enfrente un escenario donde no tenga dinero para finalizar un año?
– Bueno, afortunadamente, de momento no. Pero si no efectuamos los cambios, principalmente a la evaluación de resultados, puede ser que sí. Es una posibilidad.
– En los últimos años mucha de la atención ha estado en pensiones. ¿Debe empezar a discutirse la sostenibilidad del seguro de salud?
– Entre los aspectos que deseamos dejar (al próximo Gobierno) es un mecanismo de evaluación de los seguros de manera periódico. A la Junta se le debería informar de manera periódica la situación constante de ambos seguros (salud y pensiones).
"No podemos perder de vista que los dos seguros son fundamentales y deben ser monitoreados todo el tiempo.
"Los cambios culturales tardan años en el sector privado y mucho más en el público".
– Pero, al seguro de salud no tiene décadas.
– Exactamente, debemos responder ya. Los cambios deben empezar cuanto antes porque el margen relativo de capacidad de reacción no es tan amplio.