
La Caja Costarricense de Seguro Social (CCSS) no elevará, por ahora, el 15% de aporte salarial para mantener con vida el seguro de salud, responsable de cubrir las necesidades de atención de las personas cuando se enferman.
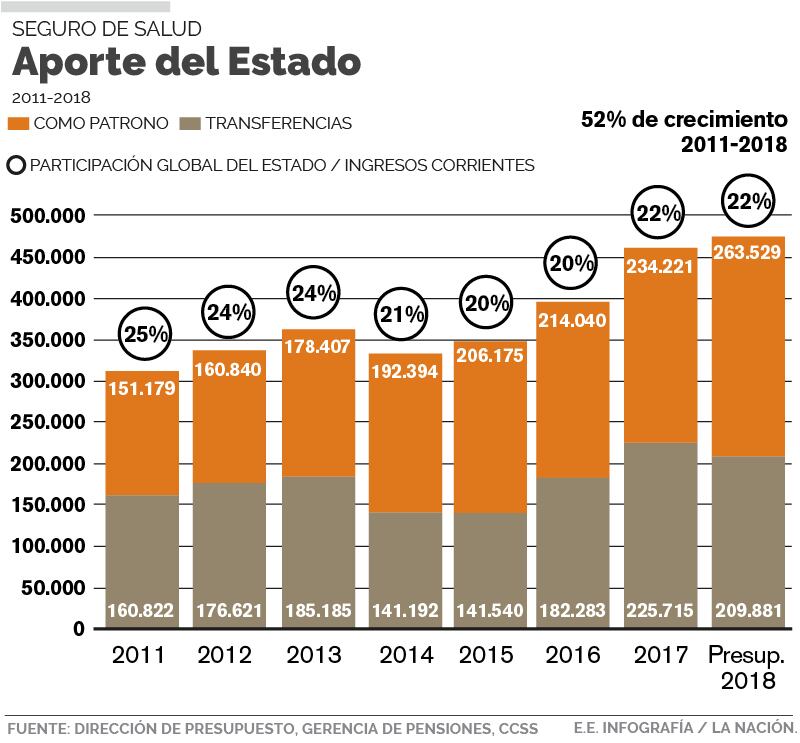
Ese 15% lo aportan, de manera tripartita, el patrono (9,25%), el trabajador (5,5%) y el Estado (0,25%).
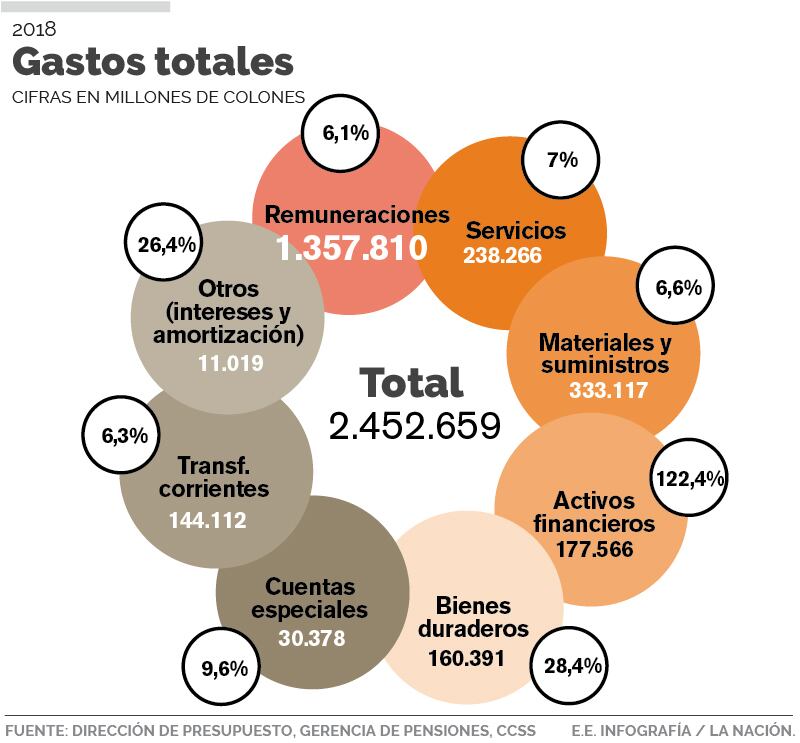
Tampoco creará un paquete de servicios o establecerá sistemas de copago como respuestas para dar sostenibilidad financiera a un seguro que consume más de ¢2,4 billones del presupuesto anual de la institución (de un total de ¢3,7 billones para 2018).
Lo anterior incluye la decisión que eventualmente debe tomar el país de financiar la atención en salud con impuestos a productos como el tabaco (que ya se hace), licor, comidas rápidas, bebidas de alto contenido calórico y los llamados 'impuestos al pecado (casinos, moteles y licores).
También se debería contemplar la participación de los gobiernos locales en el financiamiento de la salud nacional y, principalmente, definir las fuentes de financiamiento de los aportes del Estado a la seguridad social.
El gerente financiero de esa institución, Gustavo Picado Chacón, confirmó que a finales de febrero –a más tardar, comienzos de marzo– se presentará a la Junta Directiva una propuesta de política con un plan de acción para fortalecer la capacidad de acción de este seguro.
LEA MÁS: Seguro de Salud y Pensiones: dos pilares de la CCSS en riesgo
La propuesta también incluye recomendar a la Junta la contratación de una valuación actuarial externa de este seguro, que aporte un criterio independiente sobre su estado.
"Estamos concentrados en el tema de buscar eficiencia, que es la variable clave para dar sostenibilidad y ahí es donde se ha estado desarrollando la política. (...) A partir del 2017, una vez que logramos la estabilidad con crecimiento después de la crisis (2010-2012), nos toca pensar en la sostenibilidad financiera.
"También soy consciente de que la situación actual es una situación que yo no la puedo asegurar en el tiempo. Financieramente, puedo decir que estamos en una situación muy sana, con indicadores muy favorables y con una capacidad absoluta para poder operar, dar continuidad a los servicios y mejorar los niveles de inversión, pero se tienen que tomar decisiones para que esto sea sostenible. Yo no le puedo decirle a la gente que ya hicimos el trabajo y aquí esto ya se terminó", advirtió Picado.
Aumento en volumen y complejidad
Salud es uno de los dos seguros que administra la CCSS. El otro es el de Invalidez, Vejez y Muerte (IVM), cuyo monto anual de presupuesto es de poco más de ¢1,1 billones (el aporte salarial tripartito para esta cobertura es del 10,16%).
También es responsable de administrar el Régimen No Contributivo (RNC), a cargo de las pensiones que reciben los más pobres (más de ¢155.000 millones presupuestados para el 2018).
Juntos, los tres, representan un 10,5% del Producto Interno Bruto (PIB) del país, y un 41% del presupuesto nacional de la República.
El seguro de Salud se enfrenta hoy a muchos desafíos.
LEA MÁS: ¿Cuándo y cómo se inició la debacle financiera de la CCSS?
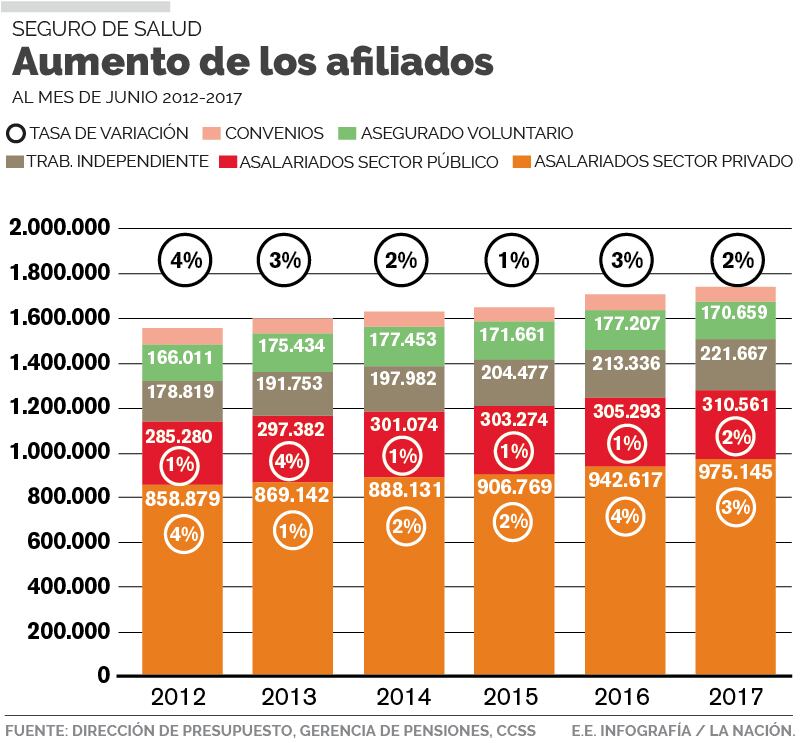
Uno, el envejecimiento acelerado de la población, que reduce la cantidad de contribuyentes y aumenta el número de personas demandantes de servicios. A esto se suma el cambio en el mercado de trabajo, cada vez más dirigido hacia la informalidad y, en consecuencia, a la fuga de potenciales contribuyentes a la seguridad social.
El otro cambio es el del perfil de las enfermedades que afectan a los habitantes de Costa Rica, más crónicas y degenerativas (como el cáncer o los problemas cardiovasculares), que crecen tanto en volumen de casos como en complejidad.
La presentación de esta propuesta –la cual se ha venido trabajando en el último año– responde a esos nuevos desafíos y a reiteradas advertencias sobre la necesidad de procurar la solvencia de esta cobertura, que se han hecho desde diferentes instancias, incluida la Organización Panamericana de la Salud (OPS), y la misma Organización para la Cooperación y el Desarrollo Económicos (OCDE).
LEA MÁS: Síntomas de la crisis financiera resurgen en el seguro de Salud
Durante la crisis, la comisión de notables que se integró para analizar la situación de la Caja, giró 81 recomendaciones para salvar a esta institución. Destacaron los problemas para la correcta gestión de los recursos y el impacto que esto tenía sobre la calidad de los servicios, como las listas de espera en especialidades médicas y operaciones.
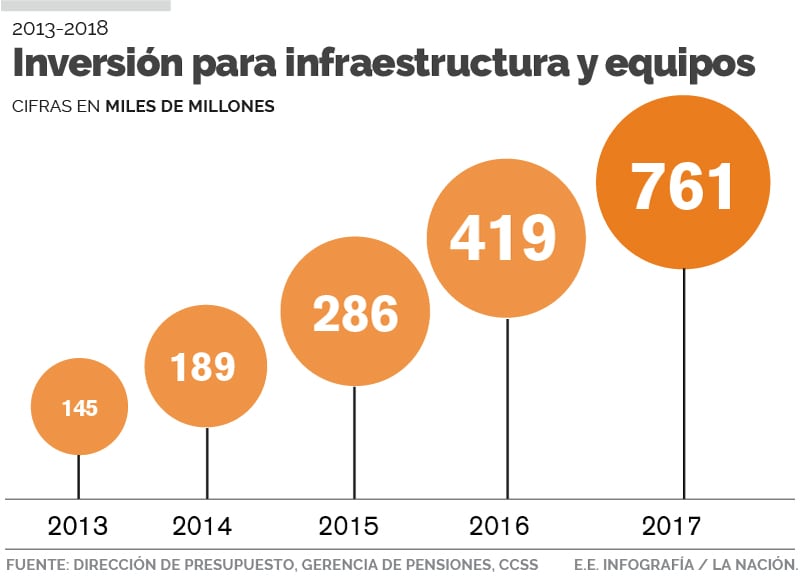
Tras salir de la crisis que obligó a frenar todas las inversiones en infraestructura y equipo, y contener el crecimiento de planilla, Picado asegura que hoy la Caja tiene "condiciones muy apropiadas" y "óptimas" para avanzar en la ruta de la sostenibilidad del seguro, algo que no se podía ni siquiera pensar en discutir durante el momento más crudo de la crisis.
LEA MÁS: Artículo de opinión de Gustavo Picado: Sostenibilidad financiera del seguro de Salud
Entre los logros alcanzados hasta ahora, Picado destaca:
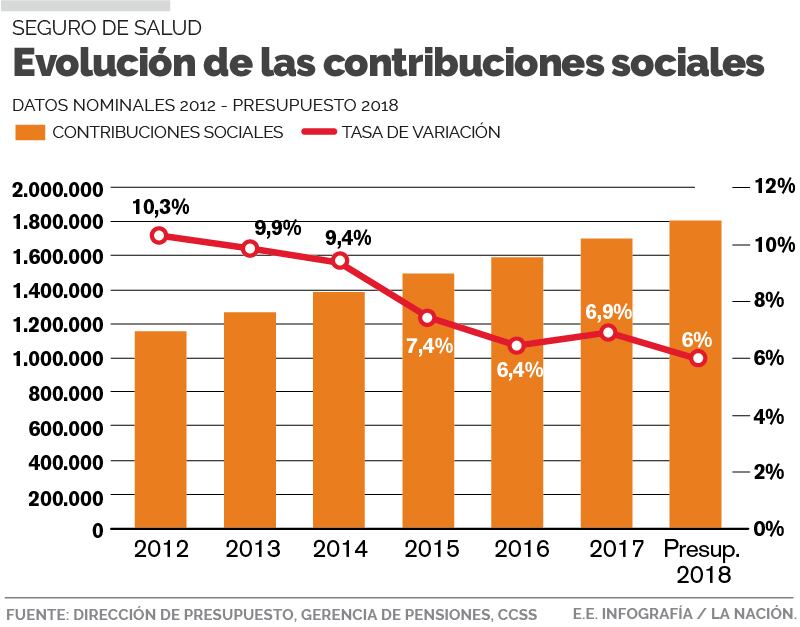
- El crecimiento, aún positivo, en la cantidad de contribuciones. Advierte, sin embargo, que el ritmo se desaceleró, pasando de 10,2% en el 2012 a 6% en la proyección para este año.
- Los gastos de operación crecen, en promedio, entre 5% y 7% anualmente.
- El peso de las remuneraciones (salarios, dedicación exclusiva, por ejemplo), se redujo hasta alcanzar un 55% para el presupuesto de este año. En el tiempo de la crisis, significaron casi un 70%.
- Otras partidas, como las dedicadas a inversión en infraestructura y equipo, empezaron a tomar relevancia hasta llegar a cifras históricas.
"Yo no creo que la primera medida para lograr ese objetivo sea aumentar ingresos. La primera medida es mejorar la eficiencia en el uso de los recursos, sin duda alguna, y por eso la política está redireccionada de esa manera.
"Todo el mundo quiere seguridad social para todos y sin límites. La sociedad ha planteado ir buscando la universalización de los servicios. Nuestra decisión no es poner paquetes porque no es una discusión para ahora ni yo la veo a futuro", advirtió Picado.
La política que se presentará este mes, agregó, incluye cinco ejes:
- Buenas prácticas en la gestión financiera del seguro de salud. Se plantea partir de una valuación actuarial del seguro de salud periódica (cada tres o cinco años). También crear consejos para tomar decisiones de inversión y modelos de costos para detectar factores de riesgo.
- Rediseño del modelo de financiamiento. Mantiene el financiamiento basado en cargas sociales, profundiza las acciones de fiscalización y control de la evasión y control del cobro, y busca definir el rol de financiamiento del Estado.
- Asegurar recursos e inversiones estratégicas. Probar modelos para asignación de presupuesto. Por ejemplo, modelos prospectivos de asignación de recursos buscando eficiencia y productividad. O asignar capital según el riesgo.
- Mayor eficiencia en la gestión institucional y en el uso de recursos. Por ejemplo, la práctica de las compras unificadas para reducir costos de operación.
- Gestión de personas saludables. Incluir el concepto del autocuidado, y procurar un mejor trabajo de médicos y enfermeras en la promoción de la salud y la prevención de la enfermedad.
"El plan tendría un periodo de ejecución de cinco años, nunca más. Es un primer esfuerzo que tendrá que pasar por evaluación periódica para responder a las transformaciones que se puedan dar", aclaró el gerente.
Especialistas plantean dudas
Pablo Sauma, quien integró la junta de notables que analizó y recomendó medidas para a la Caja salir de la crisis y, además, formó parte de su Junta Directiva, duda de la efectividad de esta propuesta y teme que tenga resultados similares a los que planteó, en su momento, la mesa de diálogo con las recomendaciones de reforma al IVM.
Consultado por La Nación, advirtió que no conoce la propuesta de política de la Gerencia Financiera.
Sin embargo, a partir de la información que le suministró este medio, afirmó que el aumento en las contribuciones era lo que la podía hacer diferente.
LEA MÁS: Artículo de opinión de Pablo Sauma: Acciones necesarias para fortalecer a la CCSS
"Esto es lo que a mí no me convence. Probablemente, de aquí a 5 años vamos a tener que aumentar las cuotas obreras o patronales o decidir cuánto se dedicará del PIB a la salud.
"Me gustaría analizarla con tiempo, pero casi que le podría garantizar que es una propuesta con acciones que no son sustantivas, que ni siquiera van a garantizar la sostenibilidad en los próximos cinco años", afirmó el especialista.
Sauma reconoce que "se llegó bien al 2017 después de la crisis".
"El tema es muy sencillo: llegamos al 2017 bien después de recortar el gasto. Además, el gobierno de Laura Chinchilla (2010-2014), hizo pagos enormes de ¢120.000 millones al año. Así es muy fácil cerrar cualquier hueco.
"Se redujo el crecimiento de las plazas, de alguna manera se manejan prudentemente los salarios, pero no está al nivel que debería tener para cubrir todas las necesidades. Esto nos permite llegar al 2017 con una situación buena, pero el tema es que en cualquier momento puede estallar otra crisis", previno Sauma.
El economista advirtió que mucho de la buena situación del seguro de Salud es por el crecimiento del empleo público.
"Mientras las anualidades sigan creciendo a un ritmo del 5% o 6%, eso le da oxígeno al seguro de Salud; es un efecto positivo. Pero la situación fiscal no da para más. En el momento en que se comiencen a recortar anualidades porque la situación fiscal ya no lo permita y se congele el empleo público, esto repercutirá en el seguro de salud. No sé cómo estarán considerando el déficit fiscal en esa política", advirtió.
El director de la Escuela de Salud Pública de la Universidad de Costa Rica, Mauricio Vargas Fuentes, considera que presentar esta propuesta es, al menos, un primer paso hacia adelante.
Sin embargo, insistió en la necesidad de abrir una discusión nacional sobre los alcances que debería tener este seguro.
"Creo que este diagnóstico actuarial, o como se le quiera llamar, pasa por decir qué es lo que le vamos a entregar a la gente, y qué tenemos para poder hacerlo. El país está en un momento donde debería empezar a discutir estos grandes temas", dijo.
LEA MÁS: Notables insisten en control interno en CCSS
Este especialista en Salud Pública define "alcance" como aclarar, en una lista exhaustiva, qué es los servicios que el sistema está en capacidad de entregar a la población".
“En este momento, el alcance de los servicios lo está definiendo la Sala IV, porque ni la Caja ni el Ministerio de Salud lo han definido. Esto, en principio, es una gran debilidad”, aseguró el médico salubrista.
"Es saber exactamente qué es capaz de hacer la institución con los recursos que tiene, con lo que está recaudando. Yo creo que no se ha hecho ese balance. Esto es necesario hacerlo en principio. Ese es el primer paso", advirtió Vargas.
