Sucedió un fin de semana del 2018. El Ministerio de Salud activó la alerta de trasplante renal: los hospitales disponían de cuatro riñones de dos donantes cadavéricos para trasplantar a alguno de los 264 enfermos en espera de un órgano sano.
Pocas veces se presenta una oportunidad como esta. Sin embargo, ninguno de los cinco centros de la Caja Costarricense de Seguro Social (CCSS) en donde se realizan trasplantes renales (México, San Juan de Dios, Calderón Guardia, Nacional de Niños y Max Peralta) aprovechó esta donación.
No se trasplantó ni uno solo de esos riñones.
“Fueron cuatro órganos que prácticamente se enterraron con el donante. Cuando uno ve esto y luego un recurso de amparo de un paciente que tiene 30 o 35 años (pidiendo trasplante) uno dice que algo no está bien.
"No es que los riñones no están. Los riñones están ahí. Lo que no debe haber es inopia de personal”, comentó la médica Roselyn Serrano, una de las especialistas que apoyan las labores de la Secretaría Técnica de Donación y Trasplante de Órganos y Tejidos, en el Ministerio de Salud.
La inopia de personal a la que hace referencia Serrano es una de las razones identificadas por Salud entre las tres principales causas de la caída en la cantidad de trasplantes renales con donante cadavérico, registrada el año pasado.
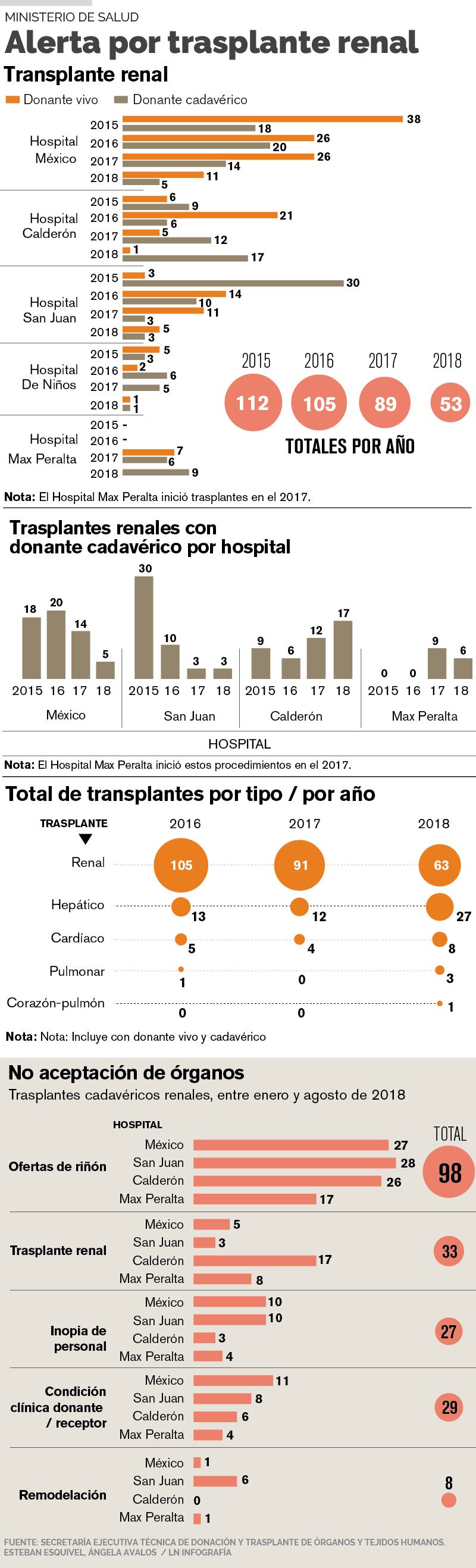
Según datos de esa Secretaría, que es la responsable de regular por ley la donación y trasplante, los trasplantes de riñón con donante cadavérico pasaron de 60 en el 2015, a 35 el año anterior.
Los dos hospitales con la mayor reducción son el México, que pasó de hacer 18 en el 2015 a solo 5 en el 2018. El San Juan de Dios registró una reducción de 30, en el 2015, a tan solo tres el año pasado.
Los otros tres hospitales mantienen con pocos cambios la cantidad de procedimientos realizados en años anteriores. Tampoco se han detectado variaciones significativas en los otros tipos de trasplante (hígado, corazón, pulmón).
Mientras tanto, hay 264 personas esperando por un trasplante de riñón en todo el país; algunas, desde el 2015, según Martha Romero, especialista de la Secretaría.
El secretario de Donación y Trasplante, César Gamboa Peñaranda, reconoció que esta situación preocupa.
“Ya hemos alertado a nuestras autoridades, y por medio de estas a las de la Caja, porque queremos que el sistema funcione. No quisiéramos desestimular la donación, pero alguien tiene que responder a esto”, manifestó Gamboa.
Al detectar la reducción en la cantidad de trasplantes con donador cadavérico, esa Secretaría se dio a la tarea de indagar las razones.
Se encontraron así que un hospital como el México recibió, en el 2018, 27 ofertas de donación de riñones pero solo concretó cinco trasplantes.
Las principales razones para “no aceptar los órganos” están relacionadas en ese hospital con inopia de personal (en diez casos), con condiciones clínicas del donante o del receptor que hacen inviable la operación (11 veces), y en una ocasión por remodelación de infraestructura.
LEA MÁS: Limonense sin recursos debe ir todas las semanas a San José por hemodiálisis
El San Juan de Dios, por su parte, recibió 28 ofertas de donación de riñón en el 2018 pero hizo tres trasplantes.
En diez ocasiones, el rechazo ahí se debió a inopia de personal, en ocho a situaciones clínicas del donador y el receptor, y en 6 a un problema de infraestructura (estaban remodelando el servicio).
El trasplante de riñón es el que históricamente más se ha realizado en los hospitales de la CCSS.
El año pasado, en total, se hicieron 63 (incluidos, los de donador vivo), 27 de hígado, 8 de corazón, 3 de pulmón y uno de corazón-pulmón. En el 2016, se hicieron 124 y 107 un año después.
Alerta voluntaria
La inopia de personal que se cita como una de las causas de esta reducción, coincide con la entrada en vigencia de una nueva modalidad de pago para la realización de trasplantes en la Caja, en el 2017.
Antes de ese año, solo a los médicos especialistas que participaban en el trasplante se le pagaba disponibilidad, se hiciera o no el procedimiento.
Desde el 2017, y por decisión de Junta Directiva de la CCSS, se amplió el pago a otro personal, como la enfermera instrumentista, el coordinador hospitalario de trasplantes, microbiólogos y perfusionistas, pero se paga con base en productividad; es decir, por cantidad de donantes procurados y trasplantes realizados.
Este reconocimiento se hace cuando el procedimiento excede o se realiza fuera de la jornada ordinaria; es decir, después de las 4 p. m.

Este cambio en el modelo de pago bajó los costos de cada operativo de trasplantes a la institución.
Así, un operativo de trasplante de riñón pasó de costar ¢22 millones a ¢4,6 millones; y los de corazón e hígado cayeron de ¢29,4 millones a ¢9,4 millones.
El actual pago va más allá de la cirugía de trasplante, pues también cubre los cuidados posoperatorios y las posibles reintervenciones del enfermo durante los cinco días posteriores a la operación de trasplante, aclaró la Caja.
Al nuevo modelo de pago se le conoce como “alerta voluntaria”, pues el funcionario puede decidir voluntariamente si participa o no en la operación.
Esto ha dificultado la conformación de los equipos pues con solo uno de los integrantes diga que no puede estar en el trasplante, el procedimiento no se puede hacer.
En el caso del Hospital México y el San Juan, las diez veces en que cada uno adujo inopia de personal pueden estar relacionadas con la molestia que existe entre los funcionarios por el cambio en la forma de pago.
El jefe de Nefrología del México, Manuel Cerdas Calderón, reconoció que hay una baja en la cantidad de procedimientos con donantes cadavéricos, y citó entre las causas la modalidad de pago, además del impacto de la huelga contra el plan fiscal en los servicios de salud y la paralización de la Junta Directiva de la Caja durante varias semanas, el año pasado.
“Antes se pagaba sin producir. Usted estaba disponible y aunque no hubiera trasplante le pagaban. Ahora se le paga por producción. El actual modelo a mí me parece bien, pero algunos colegas no lo digieren porque consideran que se les debe pagar por estar disponibles”, reconoció el especialista.
La Nación intentó conversar con algún vocero del San Juan de Dios, pero no fue posible.
Alto impacto social
Con el nuevo modelo de pago cayeron los costos, es cierto, pero también se redujo sustancialmente la cantidad de procedimientos realizados de un año a otro, y es lo que Salud pide a la Caja investigar y resolver.
La situación obligó a la anterior ministra de Salud, Giselle Amador Muñoz, a enviar en agosto un oficio al presidente ejecutivo de la Caja, Román Macaya Hayes, solicitando “interponer sus buenos oficios para que se evalúe con detalle la efectividad y viabilidad de continuar con el modelo de pago acordado por la Junta Directiva, ya que es claro desde el punto de vista de la rectoría la afectación directa al acceso a la salud que se les está brindando a estos pacientes”.
Martha Romero, de la Secretaría Técnica, advirtió que la productividad ha bajado.
"Aquí el único que sale perdiendo es el paciente. Los más graves salen de lista o muertos y hay gente que está en esperando desde 2015 un trasplante.
“Hay 264 en espera de trasplante renal que van a terapias de hemodiálisis dos veces por semana. La semana cuesta como ¢1,5 millones. A esto hay que sumar los costos sociales que son muy altos para estas personas, mientras un trasplante renal ronda los ¢5 millones”, agregó Romero.
Daniel Salas Peraza, ministro de Salud, reconoció la importancia de los trasplantes de órganos, para lo cual, dijo, dará acompañamiento a la Caja.
“A pesar de que hemos venido avanzando en forma sostenida, todavía hay oportunidades de mejora. Hicimos la convocatoria, y los altos jerarcas de la Caja están anuentes a este seguimiento del Ministerio”, manifestó Salas.
El gerente general de la Caja, Roberto Cervantes Barrantes, quien tiene el recargo de la Gerencia Médica, informó por medio de la oficina de prensa que se alista una propuesta para ajustar el modelo de pago, que podría estar en cuatro semanas.
"La CCSS comenzó a aplicar el modelo de pago en 2017 y la Junta Directiva solicitó evaluarlo posterior al año de comenzar su implementación. Un equipo institucional ha iniciado el trabajo que incluye la evaluación, el análisis y la propuesta de ajustes, lo cual está en proceso.
“Una vez que se tenga la propuesta se pondrá al conocimiento de las autoridades y equipos de donación y trasplantes. El objetivo principal de la propuesta es asegurar el aprovechamiento de la donación de órganos y así mejorar las condiciones de salud de los pacientes que requieren un trasplante”, manifestó Cervantes.
Según dijo el gerente, el objetivo del actual modelo, es estandarizar la remuneración a todos los profesionales de todos los hospitales que hacen trasplante, “basado en la razonabilidad del costo y el tiempo promedio utilizado”.
Así, por ejemplo, un médico especialista recibe ¢1,1 millones por un trasplante de riñón, mientras que por uno de corazón, pulmón o hígado recibe ¢2,2 millones. La enfermera instrumentista recibe ¢192.464 por uno renal, y por los otros ¢384.928.
Ese monto, aclara la Caja, implica el trasplante y todos los cuidados posoperatorios durante cinco días.
“Reiteramos el compromiso institucional por los pacientes que requieren del tratamiento de un trasplante y sus familias. Nuestra responsabilidad es disponer de un modelo que responda a las necesidades actuales de la población”, manifestó Cervantes.